メディア向け報告会「データ解析と現場事例から考えるポリファーマシー問題」アフターレポート
カケハシは2025年2月に厚生労働省記者室で、メディア向け報告会「データ解析と現場事例から考えるポリファーマシー問題」を開催しました。薬局における臨床データ解析の最先端事例を知る専門家や、職能発揮によって患者さんの服薬上の課題を解決する現場薬剤師が登壇。当日は業界紙のみならず大手五大紙の医療担当者など15人が参加し登壇者とともに考えを深めました。

登壇者(写真右から)
工藤 知也/株式会社カケハシ 医学・薬学コンテンツ開発チーム マネージャー・博士(医学)・薬剤師 田口 真穂氏/横浜薬科大学 レギュラトリーサイエンス研究室 准教授・博士(薬学)
鈴木 邦彦氏/ワイズ株式会社つなぐ薬局柏 学術研修室担当 地域薬学ケア専門(暫定認定)薬剤師
医療の重要課題である「ポリファーマシー」とは
田口氏「ポリファーマシー(多剤併用)は、たくさんの薬を服用しているという意味の造語です。必要以上の薬を多く摂取すると、副作用を含む有害事象が発生しやすくなるほか、薬を正しく飲めない状態に患者さんは陥ってしまいます。高齢者の有害事象全体の発生頻度は6種類以上の服用から増えるとされていますが、『転倒』の頻度に限ると5種類以上からリスクが上がります。
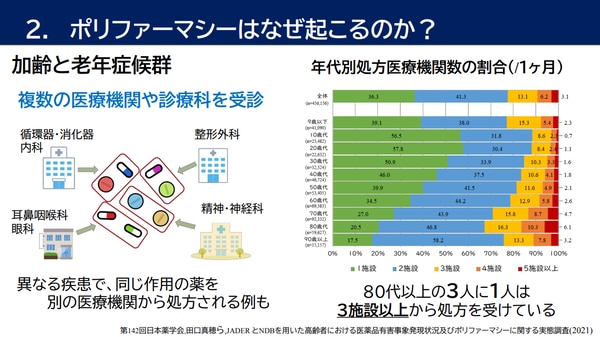
ポリファーマシーが起こる原因の一つに、『多疾患併存』が挙げられます。患者さんがそれぞれの疾患のために複数の医療機関を受診すると、゙同じ作用の薬をそれぞれの医療機関から処方されることがあります。現に、80代以上において3施設以上から処方を受けている方は3人に1人存在しているという調査データもあります。また、薬の副作用を新たな症状と誤解して新たな薬が出されてしまう『処方カスケード』も大きな問題です。
ポリファーマシーに加えて高齢になるほど腎臓や肝臓の機能が低下します。高齢者は若年者と比較して薬剤有害事象で入院する割合は約7倍とも言われており、85歳以上における緊急入院の7%は明らかな薬剤有害事象だという結果が出ています。日本では眠剤としてよく使用されているベンゾジアゼピン系薬剤などが主な原因として挙げられていました。
多剤併用により薬の管理が困難になった患者さんでは、服薬意識低下により残薬が多く発生します。国内の残薬は金額にすると年間約500億円あると推計されます。その裏には、『正しく服用できていないことが原因にもかかわらず、薬の効果が出ていないと判断されてしまいさらに薬を追加されてしまう方』や『せっかく病院に来たから薬がたくさん欲しい方』、『症状の改善などによって自己判断で薬を中断してしまう方』がおり、患者啓発が重要です。
ポリファーマシーの解決のため、効果や副作用を確認し処方提案を医師にしたり、服薬期間中のフォローアップを通して患者さんの情報整理や服薬環境の整備に介入したりする薬局薬剤師は多く存在します。そこで、薬局薬剤師の患者介入状況を明らかにするために、実臨床データを用いて解析調査を実施しました」
臨床データ活用によって垣間見えた患者実態と薬剤師の介入状況
工藤「当社が提供しているクラウド型電子薬歴『Musubi』には患者データや処方箋データのほか、薬歴データ、薬局データなどが記録されます。さらにMusubiをはじめとするプロダクトには導入薬局との連携によって年間2500万人分のデータが蓄積されており、我々はこのデータの解析研究を通して、実臨床における薬剤の使用実態の解明や適正使用の推進、そのための環境整備を支援し、社会還元しています。
その一環として今回、高齢者のポリファーマシーに対する薬局薬剤師の介入実態を調査しました。本調査は2020年4月1日〜2023年9月30日の間にMusubiを利用した2069薬局を、継続来局した65歳以上の患者145万8323人のデータを対象とし、『服用薬剤調整支援料1・2』※の算定状況を解析しました。薬剤師がどのようなアクションをし、どの薬剤を減らしているのかを明らかにしました。
※支援料1;6種類以上の内服薬が処方された患者に関して、処方医に対し、保険薬剤師が文書を用いて提案をし、調剤する内服薬が2種類以上減少した場合に算定ができる。
支援料2;複数の保険医療機関から6種類以上の内服薬が処方された患者に関して、患者又はその家族等の求めに応じ、当該患者が服用中の薬剤を一元的に把握した結果、重複投薬等が確認された場合、処方医に対して、保険薬剤師が当該重複投薬等の解消に係る提案を文書を用いて行うと算定できる
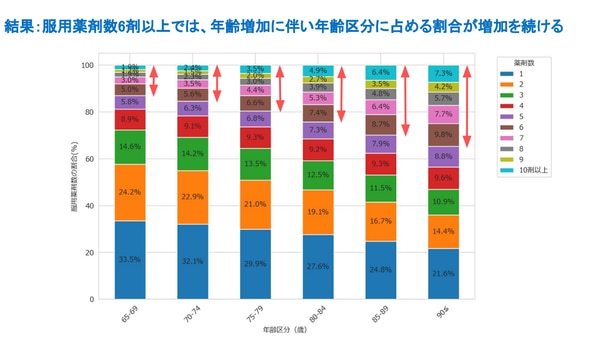
すると、対象患者の約2割が6種類以上の内服薬を服用していること、さらにその服用薬剤数は年齢が上がるにつれ増加していることがわかりました。ここから、年齢を重ねるとともに、見直しがされることなく新しい薬がどんどん併用されていく状態に陥っていることが垣間見えます。
また、減薬対象となった薬剤は、消化性潰瘍用剤が最も多く、アレルギー薬、解熱鎮痛薬、漢方薬、ビタミンB剤が続く結果となりました。
さらに65歳以上の2割が6剤以上処方されているなか、支援料1・2の評価対象となる患者で実際に算定された割合は、それぞれ 0.081%、0.013%であることから、薬局薬剤師によるさらなる介入が期待されます。減薬対象となった薬剤の分析結果は、今後薬局薬剤師が減薬提案する際の参考となりうる情報となり得ます。本調査で得られた示唆を、ソフトウェアを用いたポリファーマシーのサポート機能へ応用するなどし、薬剤師のさらなる職能発揮を支援していきたいと考えます」
薬のプロだからこそ意識できる「減薬のタイミング」
鈴木氏「在宅医療の患者さんを対象にした薬局に所属し、一現場薬剤師としてポリファーマシーの解決に対してアクションをしていく中で、患者背景を多角的に捉えること、つまり情報収集が大事だと考えています。
例えば、自分が初見で患者情報を整理する際には、なぜ多剤併用になってしまったのかを基礎疾患や既往歴を踏まえて原因を探ります。さらに副作用や処方カスケードの有無も整理した上で、そもそも多剤服用である状況に対して患者さんはどのような思いを持っているのか満足度も合わせて聞き取ることを意識しています。
以前、既往歴や基礎疾患、薬の管理方法など患者背景が見えていない70歳女性で、11種類の薬を服用していた方を担当しました。
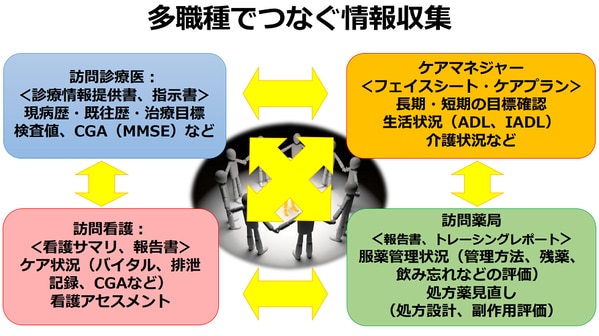
薬局薬剤師だけの情報収集には限界があります。そこで主治医から訪問薬剤管理指導指示書をもらったり、訪問看護師やケアマネジャーから患者情報を共有してもらったりするなど多職種連携を行うと、患者の主訴や現病歴、生活状況、服薬管理法などが見えてきました。
既往歴や服薬管理状況を把握した上で、患者さんがポリファーマシーに陥ってしまった原因に対して多角的なアプローチをするよう工夫。漫然投与ならびに有害事象に関するリスクの評価や、予防医療を目的とした過剰投与の見直しなどを実施しました。
その内容を医師へ共有すると、消化性潰瘍用剤などを中心に段階的な減薬が行われ、最終的に患者さんの服用する薬は2種類となりました。
薬の治療には、減薬のタイミングがあります。痛みがなくなったのにいつまでも痛み止めを服用していると有害事象が発現してしまう可能性があります。これは胃薬、痒み止め、外用の軟膏などでも同様です。やめどきを意識し、患者や多職種に対してゴールを提示していくことが薬剤師として大事なことではないでしょうか」
導入事例
お役立ち資料
Musubiのことがよくわかる資料
Copyright © KAKEHASHI Inc. All Rights Reserved.